بیماری پسوریازیس : علائم بالینی و آزمایشهای تشخیصی
پسوریازیس یک بیماری پوستی مزمن و التهابی است که با تکثیر سریع سلولهای پوستی و تشکیل پلاکهای قرمز و پوستهریز مشخص میشود. این بیماری یک اختلال خودایمنی محسوب میشود که در آن سیستم ایمنی بدن به اشتباه به سلولهای سالم پوست حمله میکند و باعث التهاب و رشد غیرطبیعی سلولهای اپیدرم میشود. پسوریازیس مسری نیست، اما میتواند تأثیر قابل توجهی بر کیفیت زندگی بیماران بگذارد. در این مقاله، به بررسی علائم بالینی، انواع مختلف پسوریازیس و روشهای تشخیصی آن میپردازیم.
تعریف بیماری پسوریازیس
پسوریازیس یک بیماری پوستی شایع با زمینه ژنتیکی و ایمونولوژیک است که حدود ۲-۳٪ از جمعیت جهان را تحت تأثیر قرار میدهد. این بیماری ناشی از اختلال در چرخه زندگی سلولهای پوست است که در حالت طبیعی هر ۲۸-۳۰ روز جایگزین میشوند، اما در پسوریازیس این چرخه به ۳-۴ روز کاهش مییابد. این افزایش سرعت تکثیر سلولی منجر به تجمع سلولهای مرده روی سطح پوست و تشکیل پلاکهای پسوریاتیک میشود.
علائم بالینی پسوریازیس
علائم پسوریازیس بسته به نوع و شدت بیماری متفاوت است، اما شایعترین تظاهرات آن عبارتند از:
الف) پلاکهای قرمز با پوستههای نقرهای
- شایعترین علامت پسوریازیس پلاک (پسوریازیس ولگاریس) است.
- این پلاکها معمولاً در پوست سر، آرنج، زانو و کمر دیده میشوند.
- پوستهها خشک و ضخیم هستند و در صورت برداشته شدن، نقاط خونریزیدهنده کوچک (علامت آوسپیتز) ظاهر میشود.
ب) خارش و سوزش
- بسیاری از بیماران از خارش و گاهی سوزش در ناحیه پلاکها شکایت دارند.
ج) خشکی و ترک پوست
- پوست مبتلا به پسوریازیس خشک است و ممکن است ترک بخورد، که گاهی منجر به درد و خونریزی میشود.
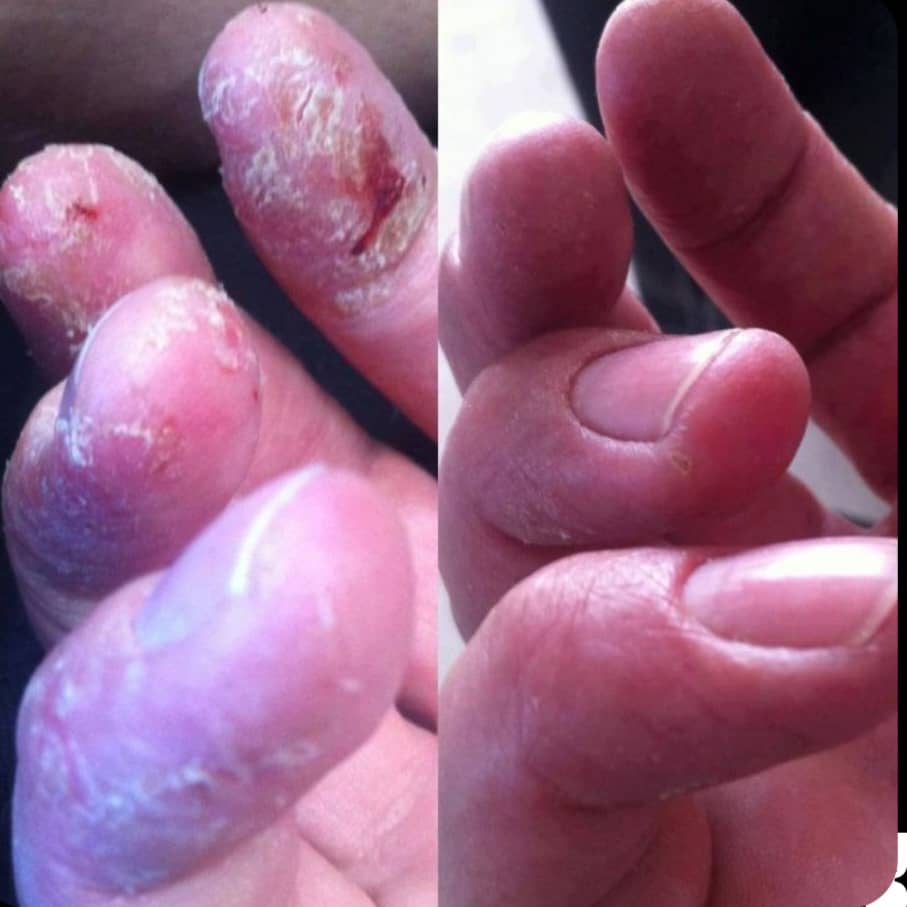
د) تغییرات ناخن
- در ۵۰٪ از بیماران، ناخنها درگیر میشوند که با فرورفتگیهای ریز (پیتینگ)، ضخیمشدن ناخن و تغییر رنگ (زردی یا لکههای روغنی) همراه است.
ه) درد و تورم مفاصل
- حدود ۳۰٪ از بیماران دچار التهاب مفاصل میشوند که با درد، تورم و محدودیت حرکتی همراه است.
انواع پسوریازیس و تظاهرات هر کدام
الف) پسوریازیس پلاکی (ولگاریس)
- شایعترین نوع پسوریازیس (۸۰-۹۰٪ موارد).
- پلاکهای قرمز با پوستههای نقرهای در نواحی مانند آرنج، زانو و پوست سر.
ب) پسوریازیس خالدار (گوتات)
- معمولاً در کودکان و جوانان دیده میشود.
- ضایعات کوچک و قرمز رنگ که پس از عفونتهای استرپتوکوکی (مانند گلودرد چرکی) ظاهر میشوند.
ج) پسوریازیس پوسچولار
- همراه با تاولهای چرکی (پوسچول) در کف دست و پا یا کل بدن.
- ممکن است با تب و لرز همراه باشد.
د) پسوریازیس معکوس
- ضایعات قرمز و صاف در چینهای بدن مانند زیر بغل، کشاله ران و زیر سینه.
ه) پسوریازیس اریترودرمیک
- نوع شدید و نادر که بیش از ۹۰٪ سطح بدن را درگیر میکند.
- پوست قرمز، ملتهب و پوستهریز گسترده دارد و ممکن است باعث اختلال در تنظیم دمای بدن شود.
تشخیص پسوریازیس: معاینه بالینی و آزمایشهای تکمیلی
الف) معاینه بالینی
- تشخیص پسوریازیس عمدتاً بر اساس تظاهرات بالینی و سابقه بیمار است.
- پزشک با مشاهده پلاکهای پوستی، پوستهریز و علائم ناخن میتواند بیماری را تشخیص دهد.
ب) بیوپسی پوست (در موارد مشکوک)
- در موارد غیرمعمول، نمونهبرداری از پوست برای بررسی میکروسکوپی انجام میشود.
- یافتههای هیستوپاتولوژیک شامل:
- افزایش ضخامت اپیدرم (آکانتوز).
- تجمع سلولهای التهابی (نوتروفیلها).
- رگهای خونی گشادشده در درم.
ج) آزمایشهای خون (برای رد بیماریهای همراه)
- تستهای روماتولوژیک در صورت شک به آرتریت پسوریاتیک مانند CRP و RF
- آزمایشهای کلی برای بررسی التهاب مانند ESR
د) کشت گلو (در پسوریازیس گوتات)
- برای تشخیص عفونت استرپتوکوکی که ممکن است محرک بیماری باشد.
نتیجهگیری و جمعبندی
پسوریازیس یک بیماری مزمن پوستی با زمینه خودایمنی است که با پلاکهای قرمز و پوستهریز مشخص میشود. این بیماری انواع مختلفی دارد و گاهی با درگیری مفاصل همراه است. تشخیص آن عمدتاً بالینی است، اما در موارد خاص از بیوپسی پوست و آزمایشهای خون استفاده میشود. درمان پسوریازیس شامل داروهای موضعی، فتوتراپی و داروهای سیستمیک است که بسته به شدت بیماری انتخاب میشوند.

|
|